大阪市旭区「美」と「健康」のお手伝い「良治整骨院」スポーツ外傷・障害治療、交通事故治療、首の痛み、むち打ち、骨盤矯正、美容エステ
今里筋線清水駅、新森古市駅から徒歩5分、京阪線森小路駅徒歩12分バス旭東中学校前すぐ、駐車場完備膝・太ももの痛み②
-
シンスプリント(過労性脛部痛)
陸上のランニングや幅跳びなどの繰り返しや足関節の底背屈運動を強力に繰り返した際に生じる。
前方型と後方型に分けられる。中下三分の一内側の痛みが多く、長距離ランナーに多発する。
・前方型:前脛骨筋の過収縮によって生じる
・後方型:足部の過回内、回外によるヒラメ筋、後脛骨筋の過伸長により生じる。
筋力不足や足のアーチ(甲の高さ)が原因などシューズなども関係する。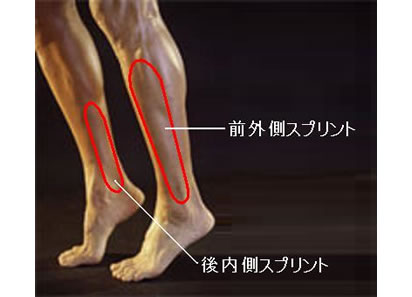
-
後外側不安定症(PLRI posterior lateral rotational instability)
スポーツや交通事故などの外傷で受傷し、高齢の方にも稀に見る症状。
もともと大腿と下腿のアライメントが悪い人、脛骨が外旋傾向の場合にも診られる。
女性では肘に例えるとくの字になるのと同様なアライメントが膝に起きている状態である。 膝の裏の膝窩部に痛みがあり、反張膝(膝を伸ばしたときに沿っている)の人に多く見られ、反張膝+外旋を伴っている膝関節で多く見られる。
近位脛腓関節の不安定性や腓骨の骨の形態、Qアングルの不良などで腓骨神経麻痺を伴うこともある。膝の裏の支持機構は複雑な為、正しい治療が早期改善へと繋がる。
-
脛骨疲労骨折
脛骨疲労骨折の発生部位による分類。
疲労骨折が生じ、痛みが出る部位によって、3つのタイプに分けられます。
レントゲンでは急性期では写る症状もあれば2W後、再度撮影し見つかる場合が多い。MRIでは判明しやすい。
疾走方疲労骨折:脛骨の上1/3の部分に生じる。
⇒陸上競技(短距離)など走ることが多いスポーツに生じやすい。
比較的治りやすい。
跳躍型疲労骨折:頚骨の中央1/3の部分に生じる。
⇒バレーボール、バスケットボール、走り幅跳びなど、ジャンプ動作を伴うスポーツに生じやすい、難治性とされる。
後内側型疲労骨折
脛骨の主に下1/3の部分で後内側に生じる。長距離ランナーに多く見られる。
⇒様々なスポーツで生じ、発生頻度が最も高い。
比較的治りやすい。
疲労骨折とは?
急激な一瞬の外力により発生する通常の骨折とは異なり運動などによって骨の局部に繰り返し負荷が加わって発生する骨折です。
例えば金属に繰り返し力を加えると、ついには折れてしまう現象とよく似ています。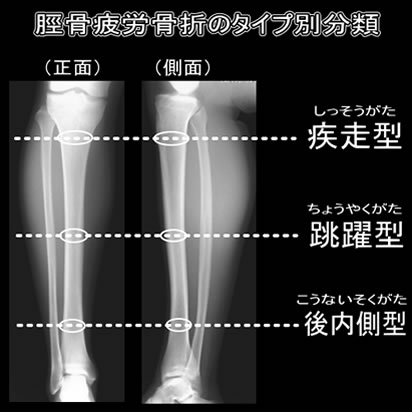
-
コンパートメント症候群、前脛骨区画症候群
下腿は骨、筋膜、骨間膜、筋間中隔などで仕切られたコンパートメント(隔室)があり、種々の原因により隔室の内圧が上昇すると隔室内部の循環障害が起こり、筋、腱、神経障害や筋壊死を起こす。
これをコンパートメント症候群という。急性型と慢性型に分けられる。
ふくらはぎや太ももでよく診られ、骨折などで圧迫が強い場合でも起こる。
・急性型
骨折、下腿部の打撲、肉離れ、長時間の圧迫(ギプス固定、圧迫包帯、重量物の下じき)、動脈損傷など
・慢性型
スポーツでよく見られ症状は一過性(一時的で時間が経つとおさまる)であり、長距離走、重量上げなど激しい運動で起こる。
重症例では歩行でも痛みがあり、また急性型へ移行することもある。
6P徴候
1.pain(疼痛)
2.paleness(蒼白)
3.pulselessness(拒動消失)
4.paresthesia(知覚異常)
5.paralysis(麻痺)
6.passire streching par(他動伸展時の疼痛)
6P徴候以外にも発赤、熱感、腫脹、緊張感、硬結、白発痛、夜間痛及び深腓骨神経の領域→母趾と第2足趾の背側の趾間の皮膚に感覚障害をきたす。
急性型では症状の発現後、神経、筋肉の不可逆的変化(元に戻らない)が現れる6~8時間以内に手術を要する。
慢性型でスポーツを継続するのであれば手術をすることをお勧めする。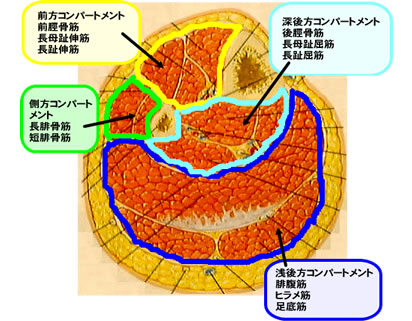
足首の痛み・足のしびれ
-
足関節捻挫(靱帯損傷)
とても発生率の高い障害で足首を強く捻った際に発生する。
激しい痛みと腫れを生じる。
多くは内反した際に外側の靱帯、前距腓靱帯、後距腓靱帯、二分靱帯が損傷されやすい。
外反した際には三角靱帯(前脛距靱帯、脛踵靱帯、脛舟靱帯、後脛距靱帯)が損傷される。
内反し、外反し、共に靱帯が骨を引っ張り、幼少から成長期に剥離骨折を見ることも多い。
靱帯が断裂し、骨折、脱臼を伴うことも少なくない。
放置するとCIM(慢性足関節不安定症)へ移行するので正しいリハビリが必要である。 明確な診断が必要である。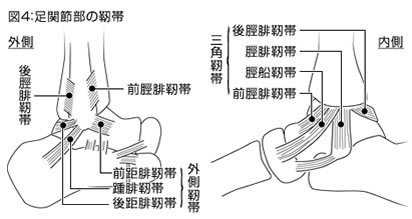
-
アキレス腱断裂(rupture of the Achilles tendon)
急激なジャンプやターン、スライディングをするスポーツで多く見られる。自身で断裂音が聞こえるケースがある。
下腿三頭筋(ふくらはぎの筋肉)が緊張している際、足関節に適度な背屈力が強制されて断裂する。若年者には断裂より先にアキレス腱炎、アキレス腱滑包炎が発生する。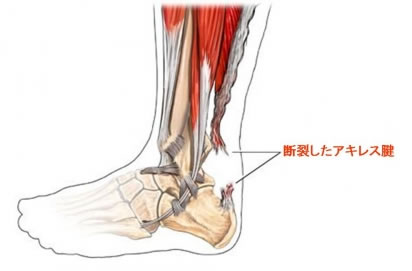
-
アキレス腱炎(achillodynia)
スポーツで跳躍のときや長時間のランニング時、ときには歩行時に痛みを訴える。
再発しやすい障害であり扁平足が原因であることも多い。扁平足では足底枝治療を行いアキレス腱部のストレスを減らす。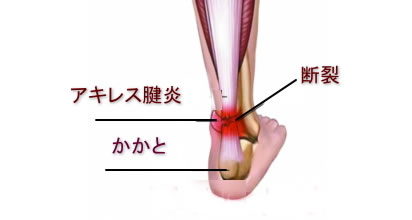
-
アキレス腱滑液包炎(achillobursitis)
パンプス瘤とも言い、女性に多い。スポーツでは足関節の底背屈の繰り返しで生じる。
アキレス腱と踵の骨の出っぱりとの滑液包と皮膚とアキレス腱の皮下滑液包が圧迫され炎症を起こす。急性期は発赤、腫れを伴い、慢性期では肥厚し硬結として触れる。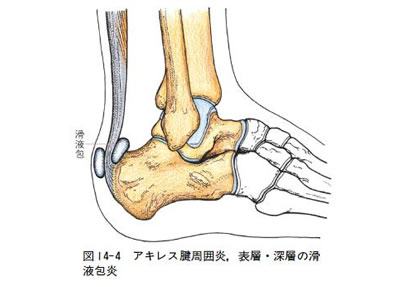
-
腓骨筋腱脱臼
先天性と後天性に分けられ、後天性には外傷性と外反扁平足変形を伴う非外傷性がある。
外傷性脱臼には素因として腓骨筋腱溝や上腓骨筋支帯の形成不全が存在し、外傷(足関節捻挫)が加わって発症するものと大きな力により腓骨の腱溝の辺禄裂離骨折を伴って脱臼する。
長腓骨筋腱の単独脱臼が多い。
外傷性では外果部(くるぶし)の腫脹、皮下出血が現れる。
習慣性では歩行時の鈍痛、倦怠感があり、脱臼した腱が腱溝内に整復される際には、弾発音を生じる。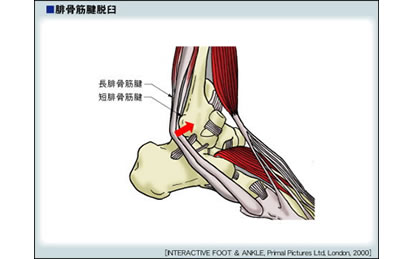
-
足底筋膜炎(plantar fasciitis)
踵骨に付着する足底腱膜に繰り返す牽引力が加わり腱膜炎を生じて疼痛が起こる。起立時、長時間の歩行に踵部痛があり圧痛も認められる。踵骨底面に骨棘(骨のトゲのようなもの)が見られる場合もある。
凹足の女性に多く、ランナーによく見られる。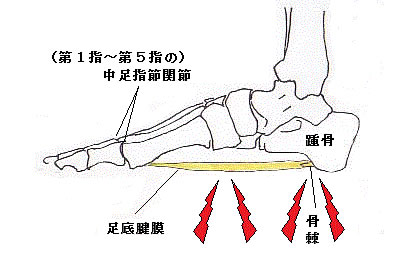
-
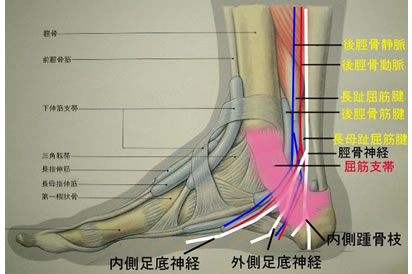
足根管症候群(TTS)
足関節の内果後下方の足根骨と屈筋支帯に囲まれたトンネル内で脛骨神経が圧迫されて起こる絞扼性神経障害をいう。足底部から足趾にかけての放散痛および足根管部痛を訴える。足底部に感覚障害が存在する。
下肢のアライメント不良や骨形態など関与してるので姿勢などのチェックも必要である。